Při ranní vizitě Vás lékař zkontroluje a odpoví Vám na Vaše případné dotazy. Je normální, že se budete v den operace cítit úzkostlivě, podle potřeby Vám můžeme podat lék na uvolnění. Bezprostředně před operací budete na lehátku převezeni na operační sál, kde se Vás nejprve ujme anesteziolog.
Anesteziolog s Vámi probere možnosti anestézie. Při operaci kolenní náhrady se v současnosti používají dva typy anestézie. První je celková narkóza, která Vás uvede do hlubokého spánku a proto budete potřebovat pomoc s dýcháním. Riziko u jinak zdravých pacientů je nízké, obyčejně je závislé na činnosti srdce a plic. Druhý typ anestézie-svodná (epidurální nebo spinální) anestesie Vám znecitliví nohy, takže operaci necítíte. Aby se tak stalo, bude Vám pomocí malé hadičky (katetru) umístěné v dolní části zad podán lék, který znecitliví nervy dolních končetin. Rovněž dostanete léky na uklidnění a můžete i usnout. Po celou dobu operace budete sami dýchat. Potencionální výhody epidurální anestézie zahrnují menší krevní ztráty, menší riziko plicních komplikací a problémů s krevními sraženinami. Epidurální anestézie může rovněž pokračovat i po skončení operace a umožní bezbolestné zahájení rehabilitace. Pokud jste mladý a/nebo bez cévních problémů může anesteziolog zvolit metody, které sníží krevní tlak (hypotenzní anestesie). Těmito metodami lze dosáhnout snížení krevních ztrát, a pokud je použito kostního cementu lze pomoci k optimální fixaci náhrady.
Těsně před zahájením operace Vám budou podány anestetika a budete připojeni na přístroje, které budou sledovat činnost srdce, krevní tlak, dýchání, teplotu atd.
Operace totální náhrady kolenního kloubu trvá přibližně dvě hodiny. V závislosti na typu podané anestézie, si nemusíte operaci pamatovat. Ihned po operaci budete převezeni na jednotku intenzivní péče, kde zůstanete cca 2 dny. Po operaci budete pod nepřetržitým dohledem sestry, která Vám pomůže s probouzením a zotavením se z anestesie. Tento proces je u každého pacienta rozdílně dlouhý.
Je velmi pravděpodobné, že po operaci ucítíte v koleni bolest. Je to normální a proto byste neměli být překvapeni nebo znepokojeni. Pamatujte, že operace kolenní náhrady je velký a poměrně bolestivý operační výkon, proto budete dostávat silné léky proti bolesti. Bolest odezní během několika dnů.
Většina pacientů je schopna druhý den po operaci normálně snídat nebo obědvat. Nejdůležitější stránkou Vašeho uzdravování je mobilizace. Druhý den po operaci s Vámi začnou sestry a fyzioterapeuti pracovat, budou Vám pomáhat vstát z postele, sedět na židli a začít chodit. Zpočátku budete chodit s pomocí berlí.
Základní cíle fyzikální terapie a rehabilitace po operaci náhrady kolenního kloubu jsou:
- Plné natažení. Úplně koleno narovnat!
- Flexe (pokrčení) do více než 90 stupňů a pokud možno ještě více!
- Posílení čtyřhlavého svalu stehenního, aby bylo možno koleno úplně narovnat.!
- Nácvik správného stereotypu chůze!
Po dobu Vašeho pobytu v nemocnici budou s Vámi fyzioterapeuti pracovat každý den, budou Vám radit a sledovat jak dochází ke zlepšení. Každý den Vás bude kontrolovat lékař.
Každý pacient se zotavuje různým tempem. V základě však vyžadujeme, aby pacient při propuštění dosáhl plné natažení a byl schopen koleno pokrčit do 90 stupňů. Posilování čtyřhlavého svalu a procvičování chůze pokračuje po dobu několika měsíců. Většina pacientů je schopna chodit bez berlí nebo hole cca tři měsíce po operaci. Někteří jsou schopni to zvládnout i dříve.
Stehy jsou vytaženy cca 10 dní po operaci.
Při propuštění z nemocnice je třeba, abyste uměli sedět na židli a stát, abyste uměli ujít několik metrů bez pomoci a vyjít a sejít pár schodů. Mějte na paměti, že jste pouze na začátku procesu Vašeho uzdravení a že je před Vámi mnohem více práce k dosažení plnohodnotného života!
Většina pacientů je schopna jít domů po 10-14 dnech. Po návratu domů je třeba pomoci rodiny nebo přátel, domácí prostředí je nejlepší místo k pokračování v uzdravování. Je třeba, abyste doma pokračovali ve cvičení, které jste se naučili v nemocnici. Když je pacient doma je doporučováno, aby strávil většinu dne mimo postel. Je třeba ještě nejméně dva týdny pokračovat v používání protiembolických punčoch. Pokud se na to cítíte je možno se po návratu z nemocnice procházet venku, chodit nakupovat, navštěvovat rodinu a přátele. Pamatujte, že hlavním důvodem podstoupit tuto operaci je zkvalitnění života!
Po operaci budete ambulantně docházet na rehabilitační cvičení. Bude Vám doporučeno, abyste přibližně dva měsíce po operaci absolvovali rehabilitaci v lázních.
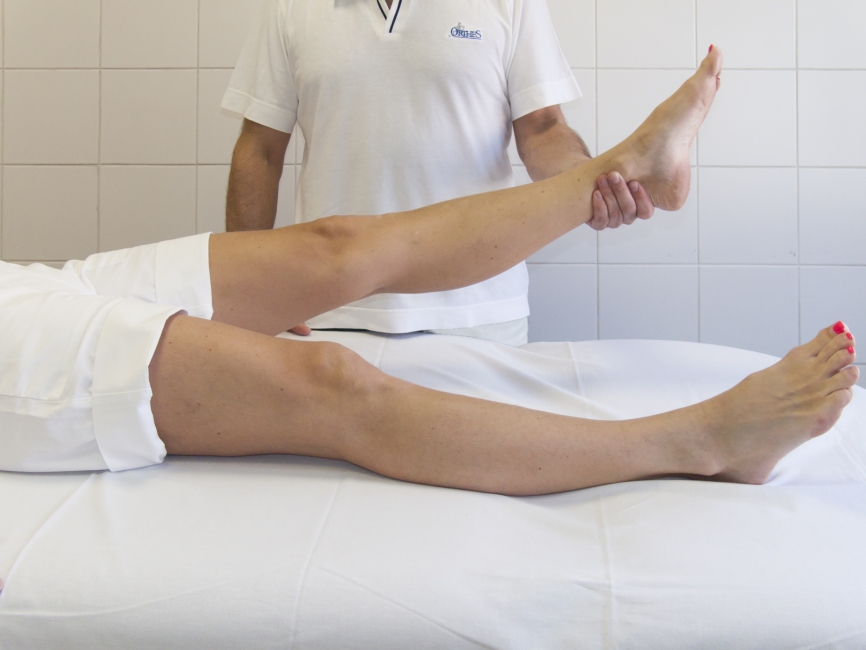
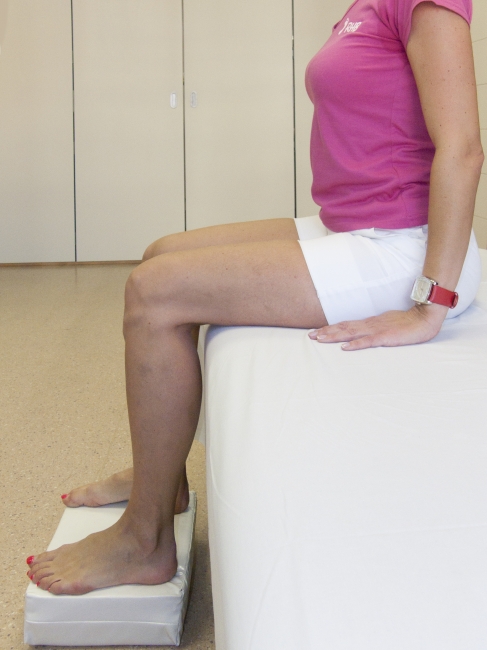
Nezapomínejte však stále cvičit doma. Koleno musí být možno úplně natáhnout jak je znázorněno na obrázku; musí být možno jej ohnout nejméně do 90 stupňů jak je ukázáno na druhém obrázku; čtyřhlavý sval musí být tak silný, aby mohl aktivně natáhnout koleno; a měli byste být schopni neomezené chůze bez berlí. Doktor nebo fyzioterapeut Vám může poradit, ale absolutně zodpovědní za rehabilitaci Vašeho kolena jste Vy.
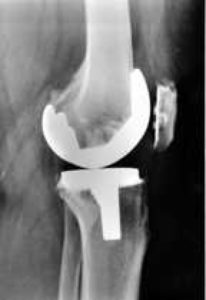
Na kontrolu je třeba přijít přibližně 2 týdny po propuštění a poté 3 měsíce po operaci. Dále doporučujeme absolvovat pravidelné kontroly v pravidelných intervalech jedenkrát ročně. Pokud máte pocit, že s Vaší náhradou není něco v pořádku je třeba co nejdříve vyhledat lékaře.
Po operaci TEP kolene je dále nutné dodržovat tyto zásady:
· Spát na pevném a rovném lůžku (jeden polštář pod hlavou)
· V lehu kolena a palce směřují do stropu, ve stoji a při chůzi dopředu – nevytáčet DK ven ani dovnitř
· Neotáčet se na břicho bez klínu mezi nohama
· Vícekrát denně, po menších časových úsecích, provádět celkové intenzivní cvičení podle pokynů fyzioterapeuta
· Častěji měnit polohy – sedět maximálně půl hodiny
· Sedět na obou půlkách hýždí – ne nakřivo
· Dlouho nestát – ve frontě, při žehlení apod.
· Chodit v obuvi s pružnou, elastickou podrážkou
· Chůze o francouzských holích (podpažních berlích):
o 14 dnů po operaci šlapat na operovanou DK 1/3 váhy
o po 14 dnech na 1/2 váhy
o po 1/2 roce chodit doma bez berlí, na delší trasy venku alespoň s vycházkovou holí (po domluvě s operatérem)
· Při chůzi po schodech:
o nenosit těžké předměty
o s nikým si nepovídat
o neohlížet se
· Nechodit po mokrém terénu – mytá podlaha, v zimním období použít nástavce na berle
· Nepřetěžovat operovanou DK dlouhými pochody – řídit se podle pocitu únavy
· Boty obouvat za pomoci dlouhé lžíce
· Nekoupat se v horké vodě, v sedě – raději se sprchovat vlažnou vodou
· Sledovat svoji hmotnost – nadváha vede k většímu opotřebování endoprotézy
Všechny tyto zásady je nutno dodržovat tři měsíce po operaci !
Asi za půl roku je možno uvažovat o vhodném zaměstnáním. Spíše lehčí zaměstnání převážně v sedu, eventuálně na kratší pracovní úvazek.
Sport a rekreace – je vhodné zejména plavání (ne prsa!), cvičení ve vodě, jízda na kole a kratší procházky (spíše v nenáročném terénu). Vyloučit sporty při kterých jsou nutné podřepy, dřepy, kleky na kolena, spírání těžkých břemen a doskoky.
Další pokyny:
· Sed, nohy z postele dolů:
1. chytit se oběma rukama hrazdičky, opřít se zdravou nohou a posunout se nahoru
2. opřít se oběma rukama za zády a sednout si
3. chytit si nemocnou nohu oběma rukama pod stehnem a posouvat postupně nohy dolů z postele
· Leh zpět na postel:
1. posunout hýždě co nejvíce dozadu na postel, tak aby kolena byly na posteli
2. chytit oběma rukama nemocnou nohu pod stehnem a posouvat postupně nemocnou a zdravou nohu na postel
3. opakovat bod 1.
4. opakovat bod 2.
· Chůze po rovině
1. Obě berle
2. operovaná DK
3. Zdravá DK
· Chůze do schodů
1. Zdravá DK
2. operovaná DK
3. obě berle
· Chůze ze schodů
1. Obě berle
2. Operovaná DK
3. Zdravá DK
Cvičební jednotka po TEP kolene:
· Leh na zádech:
1. přitáhnou špičky nahoru a propnout dolů
2. přitáhnout špičky nahoru, zatlačit kolena dolů do postele, výdrž 10sekund a povolit
3. pomalu pokrčit DK a zpět na táhnout, totéž s druhou DK
4. propnout koleno, přitáhnout špičky nahoru a nataženou DK sunout do strany a zpět, totéž s druhou DK
5. stáhnout obě půlky hýždí k sobě, výdrž 10 sekund a povolit
6. stáhnout obě půlky hýždí k sobě, mírně zvednout hýždě od podložky, výdrž 3 sekundy, pomalu položit hýždě na postel a povolit
7. pokrčit DK pomalu natáhnou do natažení a zpět pokrčit, opakovat 3 až 5krát, zpět položit, totéž s druhou
8. pokrčit DK, přitáhnout špičku nahoru a propnout dolů, opakovat 3 až 5krát, zpět položit, totéž s druhou
· Sed – DK přes okraj postele:
1. přitáhnout špičky nahoru a propnout dolů (pata na podložce)
2. zvednout patu nahoru a vrátit zpět dolů (špička na podložce)
3. přitáhnout špičku, patu sunout po zemi do propnutí v koleně, výdrž 3 sekundy, zpět do pokrčení a povolit špičku
4. stáhnout obě půlky hýždí k sobě, výdrž 10 sekund a povolit